糖尿病
昔ながらの日本の食事である一汁三菜は理想的な、栄養バランスがよく健康食とも言えるものです。しかし、近年、日本の食文化は西洋化し、糖尿病リスクが高い食習慣を持つ人が増えているといえます。実は、日本人の糖尿病罹患率は増加傾向にあり、予備軍も含め約6人に1人は糖尿病と言われます。糖尿病は、初期の段階では自覚症状に乏しく、静かに進行して行きます。そして、糖尿病による合併症を起こすと命を脅かす可能性もあります。そうなる前に糖尿病について知っていただき、予防を心がけて欲しいと思います。
■糖尿病とは
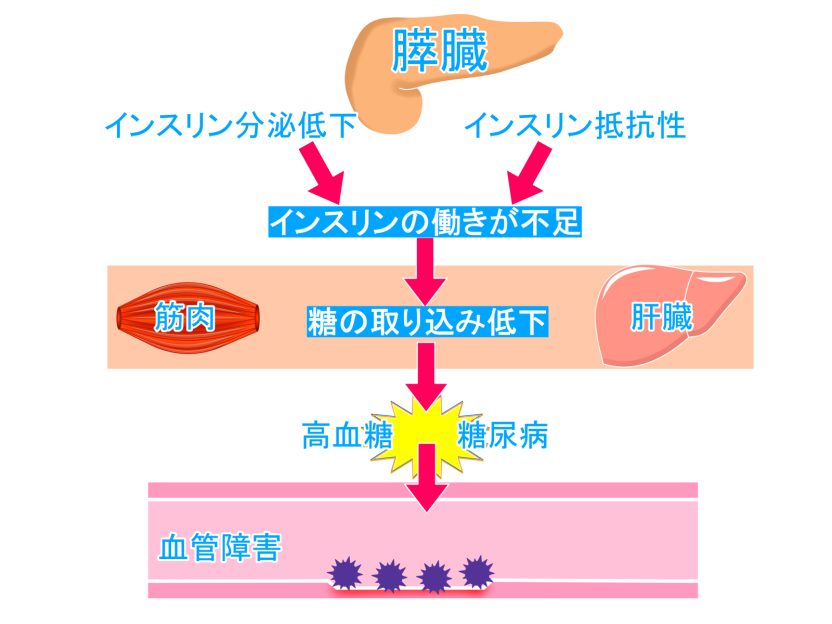
糖尿病とは血液中のブドウ糖の濃度を示す血糖値が高くなる病気です。私たち人間は、食事から炭水化物を摂取すると体内でブドウ糖に分解され、そのブドウ糖を細胞がエネルギーとして取り込み消費します。糖尿病になるとブドウ糖を細胞に取り込むことがうまくできなくなり、血糖値が高くなります。血糖値が高い状態が続き、様々な合併症を起こす疾患が糖尿病です。
<糖尿病のメカニズム>
炭水化物を摂ると血糖値が上昇し、すい臓から分泌されるインスリンの働きによって血液中のブドウ糖は細胞の中に取り込まれます。また、インスリンが正常に働くことで血糖値が一定の範囲内に保たれます。糖尿病では、血糖値が高い状態が続くため膵臓はインスリンを多く分泌するために働き続けます。そういった状態が長期間に渡ると膵臓が疲労し、インスリンが十分に分泌されなくなり、糖尿病はさらに進んでしまい悪循環となります。
■糖尿病の症状
糖尿病の初期では、明らかな自覚症状に乏しく、自分で糖尿病であると気づくことはないでしょう。しかし、糖尿病は、エネルギー源となるブドウ糖が細胞に取り込まれなくなるため、エネルギー不足となり、倦怠感、集中できない、やる気が出ないなどの症状が現れることがあります。
血糖値が高い状態が長く続いている時に出る症状としては、口が乾く、おしっこの回数が増える、全身がだるい、体重減少などがあります。
また、糖尿病の人の血液はブドウ糖を多く含むためドロドロした状態となり流れが悪くなるため糖尿病による動脈硬化が進みます。動脈硬化になると血管は傷つき易くなり、様々な合併症を引き起こします。神経障害によるしびれや、網膜症による視力の異常、腎症による蛋白尿やむくみなどの症状が起こります。
このような合併症は一度発症すると元に戻すことはできません。糖尿病を治療しなければ悪化してしまい、失明や人工透析に至ってしまうことがあります。特に糖尿病の「三大合併症」と呼ばれる糖尿病性網膜症、糖尿病性腎症、糖尿病性神経障害になると大きな障害が残る可能性もあります。(現在日本の人工透析導入原因の1位は糖尿病性腎症、失明原因の3位が糖尿病網膜症です)
<糖尿病性神経障害>
動脈硬化によって血流が滞ると神経に十分な栄養を運ぶことができなくなり神経障害を起こします。心臓から遠い末梢ほど神経障害が起きやすくなり、足先のしびれや不快感、冷感や熱感、感覚が鈍くなるといった症状が起きやすくなります。違和感を感じたら初期の段階で医療機関を受診して下さい。
<糖尿病性網膜症>
糖尿病により高血糖となった血液は、目の網膜の毛細血管を詰まらせたり、毛細血管が脆くなり眼底出血を起こし易くなります。そういったことが、糖尿病網膜症の原因となり、糖尿病になってから数年から10年以上かけてゆっくりと進行し発症しますが、糖尿病網膜症は、発症まで自覚症状がないことが多い傾向にあります。
<糖尿病性腎症>
糖尿病によって弱くなった血管は、腎機能も低下させます。腎臓には約100万個の毛細血管の束から成る糸球体があり、糸球体の働きによって体内の老廃物を排泄しています。、糸球体の毛細血管が壊れてしまうと糸球体のろ過機能が低下し、老廃物を排泄できなくなり、身体に老廃物や水分が溜まり腎不全や尿毒症を引き起こします。最悪の場合、命の危険もあるため、腎症が悪化すれば人工透析を行います。人工透析は、1回4~5時間の治療を週に3回ほど繰り返す治療です。
■糖尿病のタイプ
糖尿病には大きく分けて2つのタイプがありますが、健康診断などで糖尿病を指摘された場合は、2型糖尿病が多い傾向にあります。
<1型糖尿病>
1型糖尿病は、なんらかの理由で膵臓が壊れ、インスリンを作ることができなくなる糖尿病です。そのため、インスリン注射を行い、自分でインスリンを補充する必要があります。1型糖尿病の多くは、小児の時に発症するケースがほとんどです。
<2型糖尿病>
2型糖尿病は、膵臓の働きが低下しインスリンの分泌量が減少するため、十分にインスリンの機能が発揮されなくなってしまうことが原因で起きます。2型糖尿病は、生活習慣が影響しますので食事の改善や運動などを治療に取り入れることも重要です。
■糖尿病の診断方法
血液検査で血糖や過去1−2ヶ月の血糖の経過を反映するHbA1c(ヘモグロビンエーワンシー)を用いて診断します。すでに糖尿病網膜症がある方、上記の糖尿病に典型的な症状が出ている方も診断の対象となります。
■糖尿病の治療
血糖は食事内容に大きく影響を受けるため、食事療法がとても重要です。糖尿病予備軍の方は、予防策として取り組んで欲しいと思います。糖尿病と診断された場合は、個々の体格やライフスタイルに合わせて適切な食事について指導させて頂きます。
<食事療法>
糖尿病の食事療法は、1日の適正なエネルギー量を把握し、栄養バランスが取れた、規則正しい食事を心がけることが重要になります。 厳格な食事療法を行えば、7割の糖尿病患者さんが食事療法のみでコントロール可能とも言われています。適正体重(身長m✕身長m✕22)を意識して、摂取カロリーが過剰にならないようにすること、摂取カロリーの40~60%を炭水化物、たんぱく質は20%まで、脂質は25%以下として、食物繊維が多い食事が理想です。 日本の一汁三菜が理想です。間食や糖分が多く含まれる清涼飲料水の摂取を控えることなどが大切です。

<運動療法>
食事療法とあわせて運動療法も効果があります。特に血糖値が上がりやすい食後に運動をすることで、体内の余分なエネルギーを消費することができ、血糖値が下がりやすくなります。激しい運動よりもウォーキングなど毎日続けられる負荷で継続することが大切です。体を動かすことに慣れたら1回15~30分程度、ウォーキングなどの運動を1日2回、週3回は取り入れるといいでしょう。ただし、すでに糖尿病網膜症がある方の場合は運動療法により悪化のリスクがあるため、医師の指示に従ってください。
<薬物療法>
食事療法や運動療法でも血糖値のコントロールがうまくいかない場合は、加えて薬物治療が必要になります。経口血糖降下薬や、インスリンの補充をする注射が代表的な薬剤です。多くの種類があり、服用の方法も様々です。検査を行い、症状に合わせて医師が処方します。
■新型コロナウイルスと糖尿病
新型コロナウイルス感染症は、高齢者や持病がある人は特に注意が必要であることはさかんに耳にされていると思います。糖尿病がある方は、コロナにかかりやすいのか、重症化しやすいのか、各国から研究結果が発表されています。
①糖尿病患者さんは新型コロナウイルスに感染しやすいか?
中国やアメリカの新型コロナウイルス感染症患者さんの糖尿病の有病率はいずれも10%程度で、国全体の糖尿病有病率と差がなかったと報告されています。現在のところ、糖尿病患者さんが新型コロナウイルス感染症に感染しやすいということは言われていません。
②糖尿病患者さんが新型コロナウイルス感染症になると重症化しやすいか?
アメリカからの報告では、新型コロナウイルス感染症患者のうち、入院が必要であった患者、もしくは集中治療室での治療が必要であった患者は、そうでなかった場合と比べて糖尿病の有病率が高かったとされています。イタリアや中国などのその他の流行地域からの報告でも同様の傾向が示されており、糖尿病患者さんは新型コロナウイルス感染症の重症化のリスクがあるとは言えそうです。
(詳しくは日本糖尿病学会のホームページで解説されています。)
新型コロナウイルス感染症の重症化リスクを減らすためにも、糖尿病の早期診断・治療による血糖コントロールが重要です。
糖尿病は、怖い病気ですが、毎日の心がけで予防することもできます。皆さまもこの機会に生活習慣を見直してみては如何でしょうか。
※当ページの内容は一般的な解説であり、当院で対応できない疾患が含まれる場合がございます。
受診をご検討の際は、事前にお問い合わせください。

